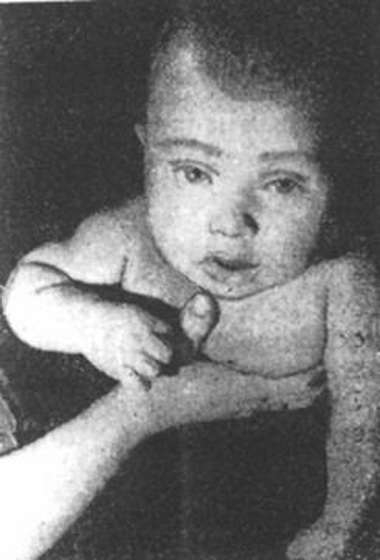
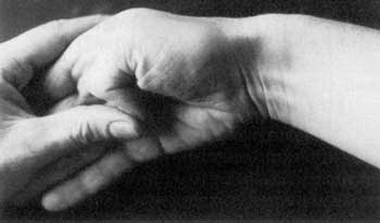
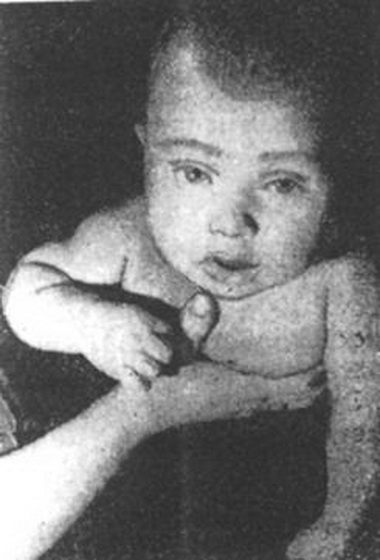
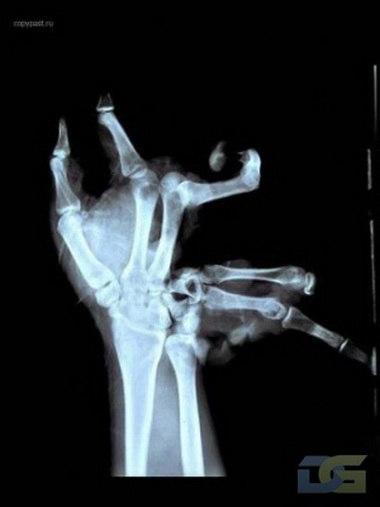
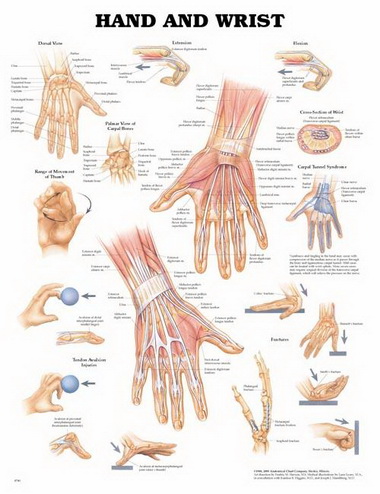
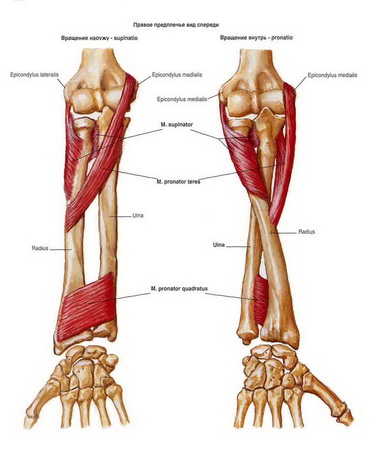
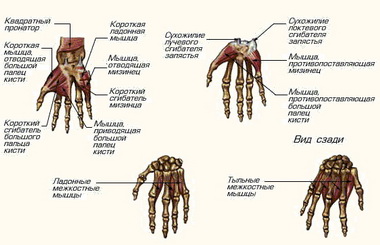
В Риге доктор Марис Круминьш провел сложнейшую операцию, которая продолжалась 6 часов. В Центре микрохирургии Рижской восточной университетской клинической больницы пациенту пришили полностью оторванное запястье.
Реабилитация.ру
Популярно о медицине реабилитации
Акушерский паралич все еще встречается довольно часто. В основе этнопатогенеза этого заболевания лежит травма. Вытягивание верхней конечности за пределы эластичности нервных стволов, в частности их эпинев-ральной оболочки, вызывает тяжелые, иногда необратимые, параличи.
Обширный паралич верхней конечности, наблюдаемый в первые дни жизни ребенка, постепенно ограничивается. Восстановление начинается с дистальных сегментов конечности. Пораженные при неврапраксии сплетения на протяжении нескольких недель восстанавливаются.
Проводят два вида операций: костную — деротирующую остеотомию плечевой кости, и мышечно-сухожильную. Мы предпочитаем вмешательство на мягких тканях (Ив. Матев и С. Караганчева, 1979).
Это наиболее частые повреждения экстензорного мышечно-сухожильного аппарата кисти. Характерно, что они представляют собой преимущественно закрытые разрывы — руптуры. Ввиду множественности мест прикрепления апоневроза к соседним тканям концы разорванного апоневроза сокращаются и расходятся друг от друга на незначительное расстояние.
Перемещение мышц для восстановления т. extensor pollicis longus. Длинный разгибатель большого пальца чаще всего подвергается закрытым повреждениям после плохо сросшихся переломов лучевой кости в типичном месте. Сухожилие перетирается выступающим в дорсальном направлении дистальным отломком и легко разрывается при незначительном усилии.
Длинный сгибатель большого пальца чаще всего подвергается повреждению при резаных ранах. Когда прерывание происходит в области конечной или дистальной половины основной фаланги, проксимальный конец мышцы, вследствие задержки его сухожильными оболочками и S-образного хода этой мышцы, отдергивается не больше чем до середины первой пястной кости.
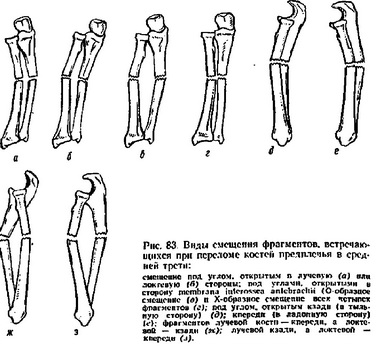
Из переломов предплечья наиболее частым объектом физиотерапии по истечении периода иммобилизации является перелом лучевой кости в типичном месте, обеих костей предплечья и головки лучевой кости.
Из 118 леченных нами больных с болевым синдромом в области плеча у 32 установлен синдром плечо-рука (Ив. Матев и сотр., 1971). Исследования в этой группе больных позволили выявить преобладанке женщин в возрасте 45 лет, большая часть из которых были в климактерии.
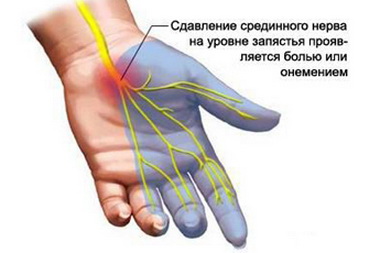
Клиническая картина синдрома весьма характерна. Пальцы и кисть немного или умеренно отекают. Появляется боль с онемением. Движения затрудняются и становятся ограниченными. Кожа руки становится синюшной. Рентгеновская картина типична — пятнистый остеопороз запястных костей и проксимальных половин пястных. В тяжелых случаях остеопороз охватывает все кости кисти и пальцев.
Синдром Зудека строго специфическое, с выраженным нейровегетативным характером заболевание кисти, наступающее как осложнение после перенесенной травмы. Еще много и спорных моментов, касающихся этиопато-генеза синдрома, хотя этиологические- факторы как будто выяснены.
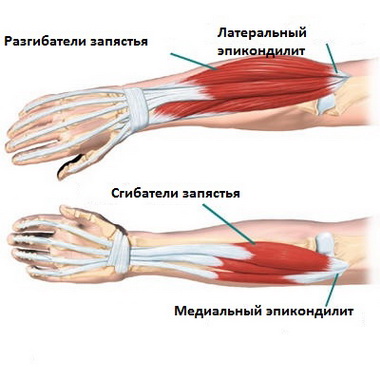
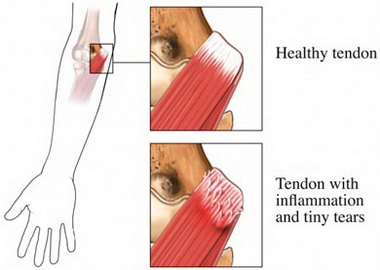
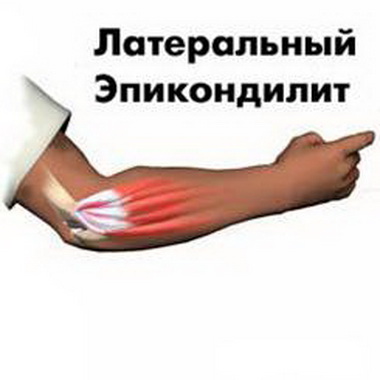
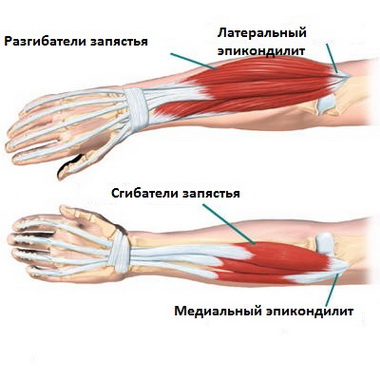
Травматический эпикондилит любого вида проходит за 20 — 30 дней при осуществлении покоя и лечения. В тех случаях, когда жалобы продолжаются и не изменяются, необходимо попытаться найти другие причины заболевания — выраженные дегенеративные изменения, связанные с шейным остеохондрозом, невропатия лучевого нерва, неврозы, часто встречающиеся у женщин в климактерии, вегетативная дистония, симуляция и др.
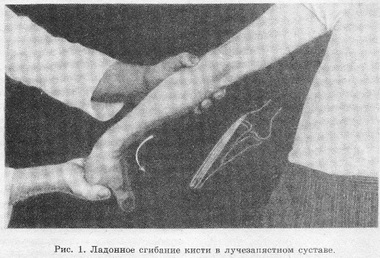
Лечение. Обычно проводится консервативнее лечение. При остром начале заболевания показана иммобилизация конечности шиной на 7—8 дней, в согнутом положении локтевого сустава на 80°, а лучезапястного — в небольшой дорсифлексии Когда острая боль исчезнет, ежедневно проводят лечение парафином и ультразвуком, всего 10-—15 процедур.
Клиническая картина заболевания характерна. Боль вызывается при сжатии пальцев в кулак с дорсифлексией лучезапястного сустава. Болезненность ощущается также и при поднимании среднетяжелого предмета отведенной конечностью и пронированной кистью.
Этиопатогенез заболевания связывают с микроразрывами конечных сухожильных волокон лучевых разгибателей лучезапястного сустава, с сопровождающим периоститом надмыщелка, отложениями кальция вокруг него, с воспалением сумки ниже инсерции этих мышц (S. Bunnell, 1948), как и с ограниченным синовитом локтевого сустава в участке между головкой плечевой кости и головкой лучевой кости. N. Roles и R. Mauds-ley (1972) объясняют неподдающиеся лечению случаи „теннисного локтя" невропатией лучевого нерва, вызванной сдавливанием его под m. extensor carpi radialis brevis и сухожильной дугой супинатора (дуга Frohse).
Это одни из наиболее частых заболеваний верхней конечности. Излюбленными местами изменений являются инсерции мышц, переход мышцы в сухожилие и участки сухожильных влагалищ. Каждой из этих локализаций отвечают соответствующие клинические проявления и нозологические единицы: инсерциониты, миотендиниты и тендовагиниты.
Пораженная параличом конечность принимает на себя подчиненные функции в сравнении со здоровой рукой. Сначала несознательно, а затем сознательно ребенок пользуется преимущественно здоровой рукой и изолирует больную.
Лечение. Лечение начинают с первых дней жизни ребенка. Его проводит бригада, в состав которой входят физиотерапевт, ортопед и педиатр. Задачи лечения можно сформулировать следующим образом:
1. Создание наиболее благоприятных условий и содействие восстановлению поврежденных нервов и мышц.
Хирургическое лечение показано и при переломах головки лучевой кости с плохими функциональными результатами — блокированием пронации и супинации и значительным ограничением флексии и экстензии. В результате резекции головки лучевой кости наступает значительное освобождение движений. Существенным в таких случаях является раннее проведение кинезитерапии после операции.
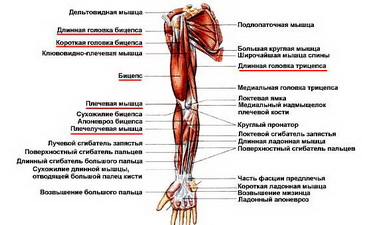
Методика кинезитерапии должна исходить из установленного вышеописанным способом состояния двуглавой мышцы плеча и при спазме ее необходимо проводить упражнения для расслабления мышцы. Рекомендуется проводить упражнение экстензии в локтевом суставе одновременно с пронацией (устранение повышенного тонуса!). Удачно также включать элементы проприоцептивного облегчения — технику релаксации „задерживание — расслабление" в конечных секторах возможной экстензии и флексии.
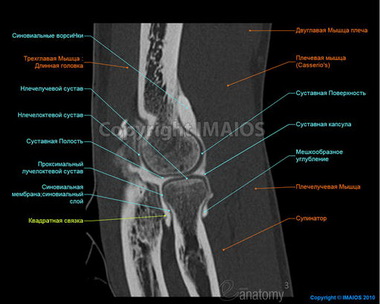
Происхождение таких контрактур в большей части случаев травматическое, и они наблюдаются как основной симптом при всех травмах локтя — прежде всего переломах, а также и вывихах, более тяжелых растяжениях и т. д.
На первый взгляд невинные и потому обычно пренебрегаемые, такие повреждения нередко становятся причиной длительных функциональных расстройств и понижают работоспособность пострадавшего. Чаще всего встречаются растяжения пястно-фалангового сустава большого пальца и проксимального межфалангового сустава других пальцев.
Чаще всего встречается вывих большого пальца в пястно-фаланговом суставе, а для остальных пальцев характерен вывих в проксимальном межфаланговом суставе. Это преимущественно дорсальные вывихи, являющиеся результатом прямого Бездействия.
В отличие от переломов фаланг при этих переломах отломки образуют угол, открытый в волярном направлении. Костный горб, выпяченный в дорсальном направлении, блокирует сухожилие экстензоров.
Эти переломы чаще всего наступают при прямом ударе. Отломки костей образуют типичный, открытый в дорсальном направлении угол. Костный горб с волярной стороны блокирует флексорные сухожилия. Устойчивые переломы без смещения лечат движениями.
При переломе трубчатых костей кисти лечение проводят тремя основными способами:
а. Лечение движением. Таким образом лечат стабильные переломы. Пострадавший палец прикрепляют к соседнему здоровому полоской липкого пластыря и оставляют на свободном режиме. Прикрепление играет роль функционального шинирования пальца в положении нормальной ротации.
Лечение обычно проводится консервативными методами. Предплечье, кисть и большой палец без конечной фаланги иммобилизуют гипсовой повязкой на 2—5 месяцев. Лучше, если в первые 45 дней повязка охватывает и дистальную треть плеча (по CI. Verdan) с целью блокировать ротационные движения предплечья, сохраняя известную возможность флексии и экстензии в локтевом суставе.
Основной характеристикой верхней конечности является ее динамичность. Она определяет функциональный характер лечения костно-суставных повреждений руки. Остановимся на нескольких более частых и самых типичных переломах и вывихах.
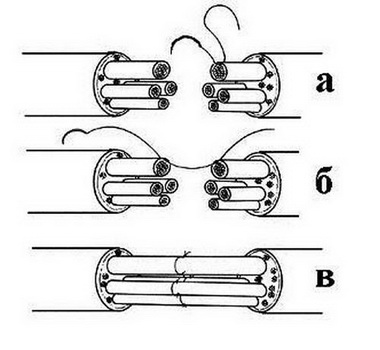
Очень часто при гладкой резаной ране первичный шов накладывают, не освежая краев нерва, сохраняя таким образом нормальную длину нерва. В другой части случаев, однако, как и всегда при вторичном шве, осуществляют укорочение нерва.
Перемещение m. extensor carpi radialis bre-v i s (сократительная способность 3,7 cm). Сила этой мышцы значительная, но ее способность к сокращению меньше, чем длинного разгибателя большого пальца. С другой стороны, длина мышцы недостаточна, чтобы заменить длинный разгибатель в том случае, когда он прерван дистальнее запястно-пястного сустава большого пальца.
Ранения сухожилий делятся на две основные группы: открытые и закрытые. Открытые повреждения обычно сопровождаются ранением и соседних структур — чаще всего нервов и артерий.
Повышение объема движений и гибкости суставов, усиление ослабленных мышц, улучшение координации движений кисти, переобучение основным умениям и ручным манипуляциям. Для этого подбирают такие виды трудовой деятельности, в которых в качестве элементов содержатся лечебные движения для достижения поставленных целей.
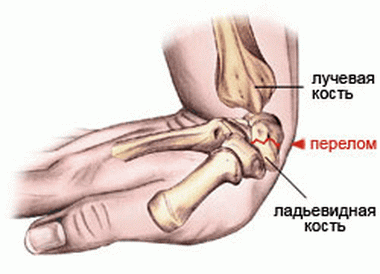
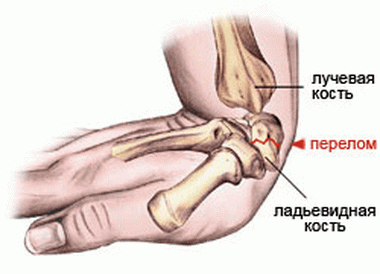
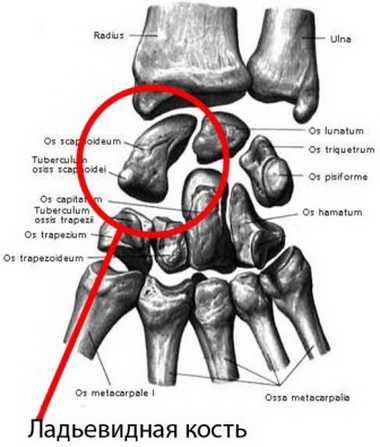
Наиболее уязвимой из запястных костей оказывается ладьевидная кость. Обычно перелом наступает при падении на ладонь при радиальном наклоне кисти. Очень часто первоначальные рентгеновские снимки бывают негативными.
Приведение отведенного в пальмарном направлении большого пальца ко II пястной кости выполняется аддуктором этого пальца. При параличе этой мышцы вследствие повреждения локтевого сустава некоторая степень аддукции остается все еще как заместительное движение.
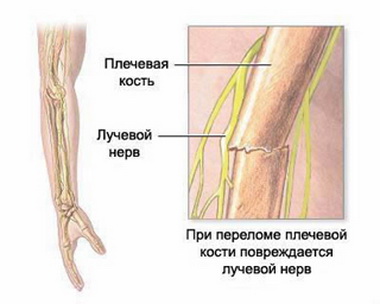
N. radialis. Повреждения лучевого нерва встречаются в двух формах:
Повреждение ствола. Чаще всего это является следствием перелома плечевой кости в средней ее трети, точнее, в области сапа-lis humeromuscularis.
Этот синдром включен в нозологическую классификацию повреждений срединного нерва' лишь в последние годы (L. Kiloh и S. Nevin, 1952). N. interosseus anterior подвергается повреждению в верхней трети предплечья при травмировании глубоких тканей, например, при переломе лучевой кости и др.
Динамическая флексионная деформация пястно-фалангового сустава большого пальца (Ст. Банков и Ив. Матев, 1972). Прерывание срединного нерва на низком уровне приводит к развитию флексионной деформации пястно-фалангового сустава большого пальца.
В зависимости от характера ранения повреждения нервов делятся на две основные группы: открытые и закрытые. При открытых повреждениях поражаются и другие ткани — кожа, подкожная ткань, сухожилия и кости.
Вид повреждений нервного ствола позволяет распределить их в три группы (Н. Seddon, 1954): a) neurotmesis; б) axonotmesis и в) neurapraxia..
Ключевой захват (субтерминально-латеральная оппозиция, по J. Kapandji, 1970. Тонкий предмет, например, ключ или монета захватываются между большим пальцем и боковой (радиальной) стороной указательного — типичный захват для поворота ключа в замке.
Хватательные движения характеризуются тем, что в них участвуют все или большая часть суставов кисти и пальцев одновременно. При анализе многообразных видов захвата, которые человек осуществляет в повседневной практике, устанавливается, что, учитывая положение кисти и пальцев, захваты можно сгруппировать в два основных вида: силовой и тонкий:
Другой подобной физиологической синкинезией является сокращение короткого радиального разгибателя кисти при пальмарном отведении большого пальца. Эта мышца в таком случае действует как косвенный стабилизатор кисти против натяжения длинной ладонной мышцы — прямого стабилизатора проксимального места прикрепления короткой отводящей мышцы большого пальца.
Радиальное отведение большого пальца представляет собой движение, в котором принимает участие в качестве агонистов длинная отводящая мышца и длинный и короткий разгибатели большого пальца. Это движение сопровождается сокращением локтевого разгибателя кисти.
Обычно сгибание пальцев сопровождается одновременным дорсальным сгибанием запястья (20—30е). Такая физиологическая синкинезия, прежде всего, является биологически целесообразной, учитывая хватательную функцию кисти.
Это движение, практическое значение которого в большой степени определяет решающую роль большого пальца для функции руки. В противопоставлении принимает участие весь первый луч кисти, то есть пястная кость, проксимальная и дистальная фаланги большого пальца, причем связывающие их суставы обладают свободой действия, возрастающей в направлении от дистального края к проксимальному.
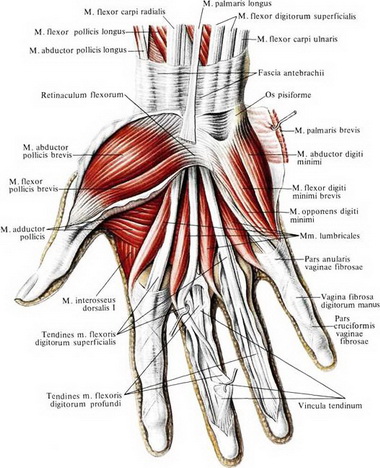
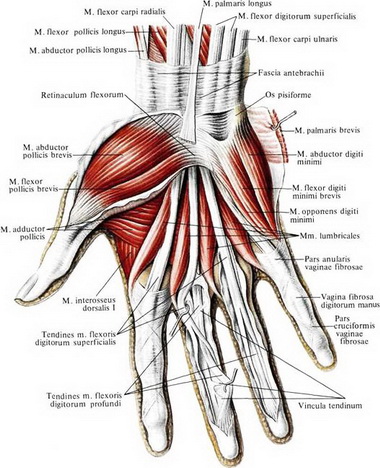
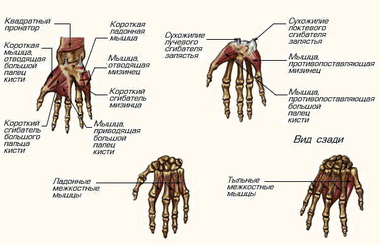
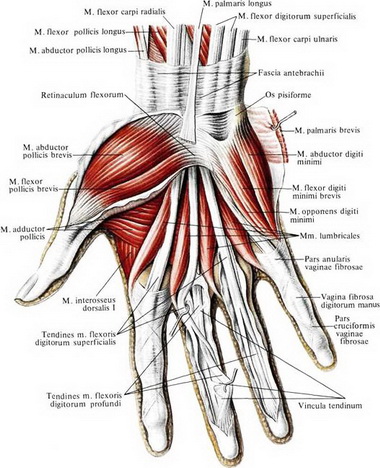
М. abductor pollicis brevis начинается с tuberositas ossis scaphoidei, os trapezum и retinaculum flexorum н прикрепляется на радиальной стороне у основания проксимальной фаланги большого пальца и к экстензорному апоневрозу. Иннервация осуществляется п. medianus (Се, С7, С8).
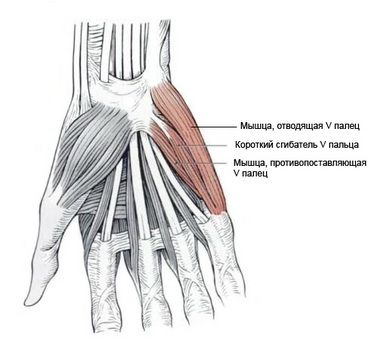
М. adbuctor digit! minimi. Эта мышца начинается с гороховидной кости и сухожилия локтевого сгибателя запястья и заканчивается с ульнарной стороны у основания проксимальной фаланги V пальца и в дорсальном апоневрозе того же пальца.
Короткие (аутохтонные) мышцы всех пальцев, в том числе и большого.
Mm. interossei. К ним относится три пальмарные и четыре дорсальные мышцы.
Эффективность разгибательного действия длинного разгибателя большого пальца в пястно-фаланговоу. суставе зависит от обеспечиваемой т. ор-ponenspollicis волярной стабилизации I пястной кости. При параличе оппонирующей мышцы при поражении срединного нерва на низком уровне, несмотря на то, что сила длинного разгибателя большого пальца сохранена, разгибание в пястно-фаланговом суставе отстает в сравнении с разгибанием на здоровой стороне — налицо динамическая флексионная деформация пястно-фалангового сустава.
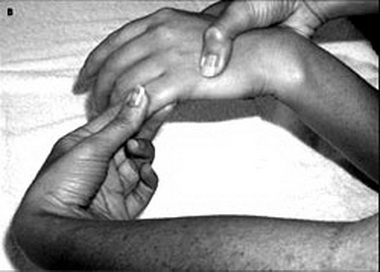
Тест для выявления длинного абдуктора большого пальца проводят следующим образом: пациент опирается предплечьем в положении полусупинации н краем локтевой кости на стол, большой палец свободно опущен, слегка согнут в пястно-фаланговом и межфаланговом суставах.
Тестирование длинного сгибателя большого пальца легче всего осуществить с помощью классического метода. При этом кисть ладонью кверху кладут на стол. Испытывающий фиксирует I пястную кость и проксимальную фалангу большого пальца в нейтральном положении. Пациент сгибает дистальную фалангу, а сопротивление при этом оказывается на ее волярную поверхность в направлении экстензии.