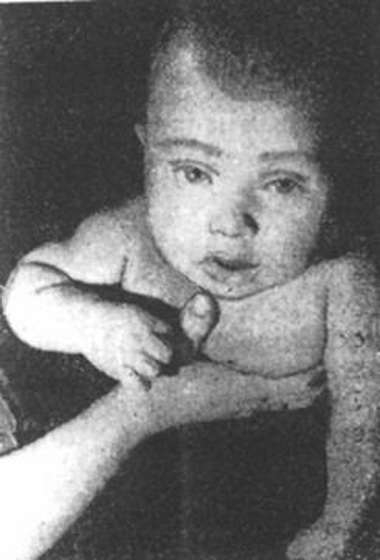
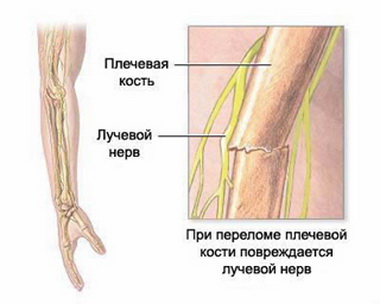
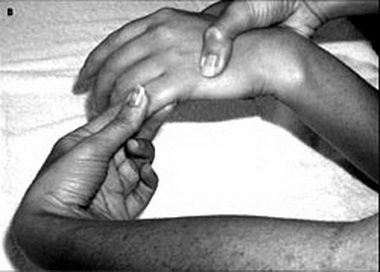
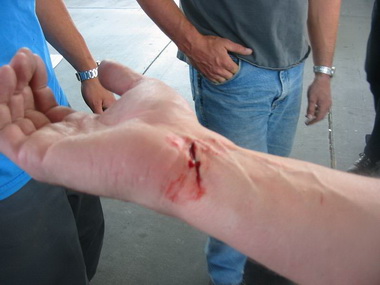
В Риге доктор Марис Круминьш провел сложнейшую операцию, которая продолжалась 6 часов. В Центре микрохирургии Рижской восточной университетской клинической больницы пациенту пришили полностью оторванное запястье.
Реабилитация.ру
Популярно о медицине реабилитации
Акушерский паралич все еще встречается довольно часто. В основе этнопатогенеза этого заболевания лежит травма. Вытягивание верхней конечности за пределы эластичности нервных стволов, в частности их эпинев-ральной оболочки, вызывает тяжелые, иногда необратимые, параличи.
Обширный паралич верхней конечности, наблюдаемый в первые дни жизни ребенка, постепенно ограничивается. Восстановление начинается с дистальных сегментов конечности. Пораженные при неврапраксии сплетения на протяжении нескольких недель восстанавливаются.
В этот период кннезитерапия играет наиболее важную роль в составе комплексного лечения. Основная задача заключается в противодействии склонности к развитию контрактур и оказании помощи для уравновешивания нарушенного лопаточно-плечевого ритма.
При восстановлении экстензорных сухожилий такие занятия проводят позднее с целью восстановления флексии. В начальный период предпочитают такие виды действия, при которых умышленно применяется боковой захват (например, обивка подушек на рамке, вытягивание челнока при тканье, поднятие петель на чулках и др.).
В случае повреждения локтевого нерва, когда IV и V пальцы находятся в типичном для этого паралича положении (гриф—когти хищной птицы), при занятиях по трудотерапии на пальцы надевают наперстки из картона. Они охватывают проксимальный межфаланговый сустав, таким образом удерживая пальцы выпрямленными, и в то же время переносят действие сгибателей пальцев на пястно-фаланговый сустав.
Пораженная параличом конечность принимает на себя подчиненные функции в сравнении со здоровой рукой. Сначала несознательно, а затем сознательно ребенок пользуется преимущественно здоровой рукой и изолирует больную.
Лечение. Лечение начинают с первых дней жизни ребенка. Его проводит бригада, в состав которой входят физиотерапевт, ортопед и педиатр. Задачи лечения можно сформулировать следующим образом:
1. Создание наиболее благоприятных условий и содействие восстановлению поврежденных нервов и мышц.
Восстановление чувствительности зависит прежде всего от хорошо проведенной операции, обеспечивающей адекватную регенерацию нерва до периферических рецепторов. Преобладает мнение, что после успешной адаптации нерва качественное ощущение может наступить независимо от лечения после операции.
При стойком повреждении лучевого нерва необходимо восстановить экстензию кисти, экстензию основных фаланг пальцев, абдукцию и экстензию конечной фаланги большого пальца. Мышцы-двигатели можно взять из флексорной группы, иннервируемой срединным и локтевым нервами.
Необходимо также помнить о важном требовании — отклонение мышцы двигателя от ее непосредственной задачи не должно отразиться существенным образом на функции кисти и пальцев, то есть операция должна быть рациональной и рентабельной.
Парализованные мышцы активизируются после пришивания их сухожилий к некоторым другим мышцам с сохраненной иннервацией.
При необратимых полных или частичных повреждениях нервов кисти и пальцев имеются возможности восстановления путем реконструктивных операций как двигательного, так и чувствительного компонента поврежденного нерва.
В этот период проявляются первые симптомы мышечной функции, как и начальная чувствительность кожи. Нарушенное равновесие между мышцами уменьшается и динамические деформации начинают исправляться. В рельефе мышечных брюшков появляются первые признаки нормализации.
В этот период не наблюдаются функциональные явления, обусловленные сшитым нервом. Мышечный паралич остается, чувствительность сильно нарушена. Однако появляются первые клинические признаки прорастания аксонов в дистальный отрезок нерва — парестезии, спонтанные или вызванные перкуссией, по ходу нерва дистальнее места наложения шва, то есть симптом Тинеля становится положительным.
При параличе срединного нерва с полной утратой способности к выполнению ладонной абдукции большой палец необходимо поддерживать в положении противопоставления. Для этого в клинике чаще всего используют классический кожно-эластический ремешок Бюннеля.
В профилактике контрактур особое место занимают ортотические средства. Они исправляют мягкие сначала деформации и компенсируют, хотя и пассивно, мышечный паралич. Шины с эластической тягой более физиологические. Они „активно" исправляют деформацию и предоставляют антагонистам возможность действовать против сопротивления.
Перед предоперационной реабилитацией стоит важная задача — замедлить и отсрочить неминуемо наступающие при повреждении двигательного нерва дегенеративные изменения в поврежденных мышцах.
Если мышца прерванного сухожилия утратила свою эластичность, восстановление ее осуществляется путем перемещения другой мышцы с сохраненной способностью к сокращению. Для этого выбирают мышцы-синерги-сты, сократительная способность которых сходна с сократительной способностью поврежденной мышцы. В противном случае очень трудно осуществить переадаптацию, и функция не будет полной.
Ортотические средства должны быть удобными, прочными, легкими, легко накладываться и сниматься и, кроме того, быть дешевыми. Наиболее подходящими основными материалами для их изготовления являются: листы из пластмассы, алюминиевые ленты, эластическая проволока, ремешки для прикрепления из кожи или велюра, поролон, мягкая кожа для выстилания внутренней поверхности шины.
При параличе мышц руки после повреждения периферических нервов, когда ожидается реиннервация, реабилитация (предоперационная и послеоперационная) должна решить несколько принципиальных задач: а) поддержать трофику парализованных мышц и сохранить благородную мышечную ткань; б) предохранить парализованные мышцы от перерастяжения и развития контрактур в суставах с укорочением антагонистов; в) способствовать регенерации аксонов и восстановлению нервно-мышечного проведения; г) ограничить возможно появляющиеся сращения в области операции.
При истерическом параличе или параличе вследствие повреждения центральных двигательных невронов, как и в здоровых, неденервированных мышцах, стимулированных фибрилляционных потенциалов не наблюдают.
Аккомодационный квотиент является другим электродиагностическим критерием степени денервации. Он представляет собой отношение эскпоненциального импульса тока, продолжительностью от 500 до 1000 ms, к импульсу прямого тока такой же продолжительности, или, точнее, соотношение между их минимальными силами тока, приводящими к сокращению мышцы.
1. Экстензия в локтевом суставе. Возможность заместительного движения посредством гравитации при полном параличе локтевых экстензоров была описана выше.
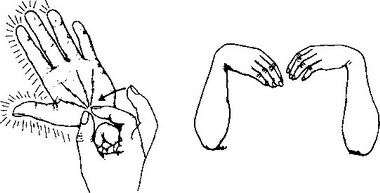
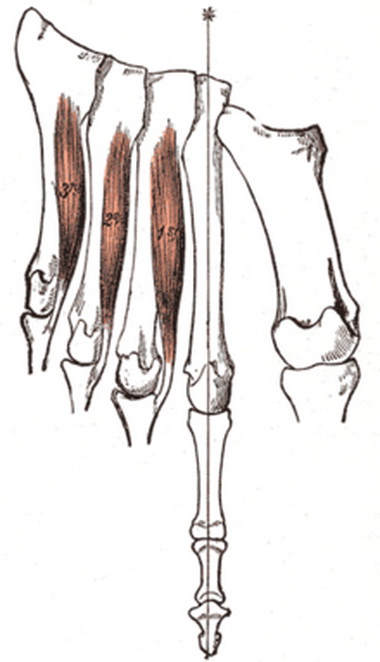
Это движение обычно выполняется ладонными межкостными мышцами. При параличе этих мышц пальцы могут оказаться близко друг до друга, но одновременно согнутыми под действием длинных флексоров, поверхностного и глубокого.
При параличе тыльных межкостных мышц устанавливают известное отведение пальцев под действием общего разгибателя, который осуществляет одновременно экстензию и отведение в пястно-фалан-говых суставах. Чтобы распознать это заместительное движение, пациенту рекомендуют положить руку ладонью книзу на стол и приподнять, например, IV палец.
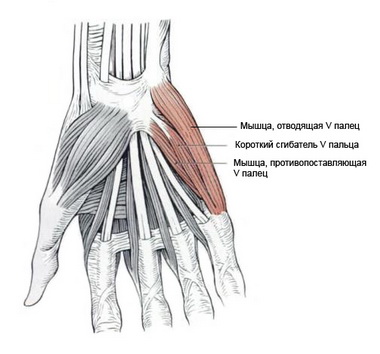
Это движение выполняется отводящей мышцей мизинца, но при параличе этой мышцы сохраняется четкое абдукторное движение (заместительное). Оно вызвано экстензором пальцев и прежде всего разгибателем V пальца, сухожилие которого расположено более ульнарно, чем сухожилие общего разгибателя.
Приведение отведенного в пальмарном направлении большого пальца ко II пястной кости выполняется аддуктором этого пальца. При параличе этой мышцы вследствие повреждения локтевого сустава некоторая степень аддукции остается все еще как заместительное движение.
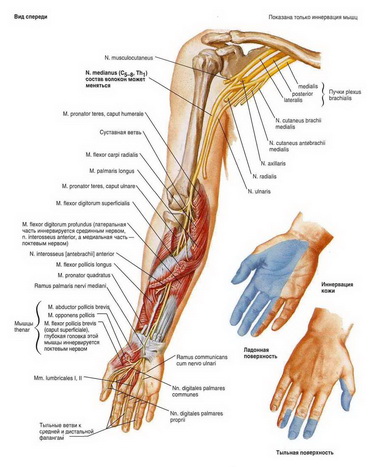
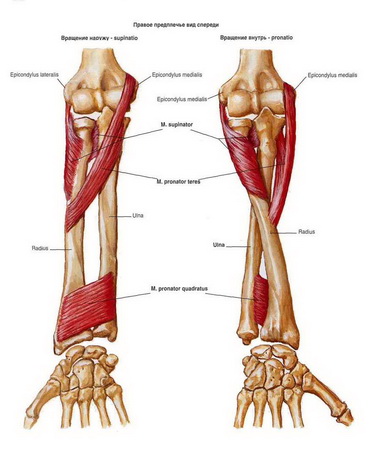
А. П р и повреждении срединного нерва. 1. Пронация предплечья. Несмотря на имеющейся паралич обеих главных для этого движения мышц — круглого и квадратного пронатора,— известная пронация из конечной супинации возможна под действием m. brachioradialis, как и других вспомогательных мышц — m. flexor carpi radialis и т. palmaris longus (R. Fick, 1911), а также и m. extensor carpi ulnaris и m. extensor digitorum (Benisty — цит. no S. Sunderland, 1972).
При парезе или параличе мышц организм стремится заменить утраченную функцию действием других мышц. Таким образом создаются заместительные движения. Обычно такие движения не могут полностью заменить отсутствующие.
При ряде заболеваний и повреждений опорно-двигательного аппарата, обусловленных параличей или слабостью мускулатуры, контрактурами, ограниченной подвижностью суставов и т. д., организм старается уменьшить недостаточность двигательной функции, компенсировать или заместить ее другими движениями.
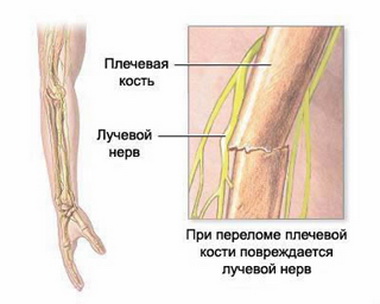
В отличие от низкого повреждения разрыв локтевого нерва высоко, на уровне локтя, происходит чаще закрытым способом. Типичным является повреждение, вызванное сдавлением в области проксимального ульнарного канала. Повреждение в таком случае носит характер axonotmesis.
Существует два вида динамических деформаций:
а. Гиперэкстензионно-флексионные деформации IV и V пальцев (гриф пальцев). В положении гиперэкстензии оказываются пястно-фаланговые суставы, а в положении флексии — межфаланговые.
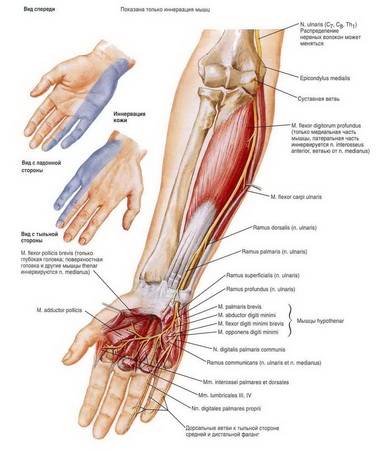
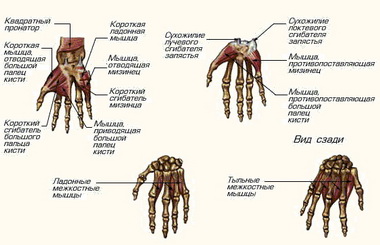
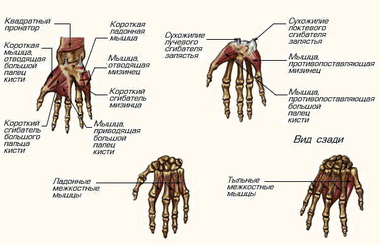
N. ulnaris. Прерывание на уровне запястья. В результате развития паралича мышц гипотенара, межкостных мышц и части мышц тенара наступают характерная двигательная недостаточность и динамические деформации.
Динамическая флексионная деформация пястно-фалангового сустава большого пальца (Ст. Банков и Ив. Матев, 1972). Прерывание срединного нерва на низком уровне приводит к развитию флексионной деформации пястно-фалангового сустава большого пальца.
Прерывание на уровне запястья. Паралич охватывает большую часть мышц тенара и отражается на противопоставлении большого пальца. Выпадение функции I и II червеобразных мышц на практике не вызывает недостаточности движения указательного и среднего пальцев.
Прерывание двигательного нерва приводит к немедленному параличу соответствующих мышц. Это выражается не только в выпадении активного сокращения, но и в утрате нормального тонуса мышечными волокнами. Здоровые антагонисты вызывают дисбаланс мускулатуры, в результате чего появляются различные деформации.
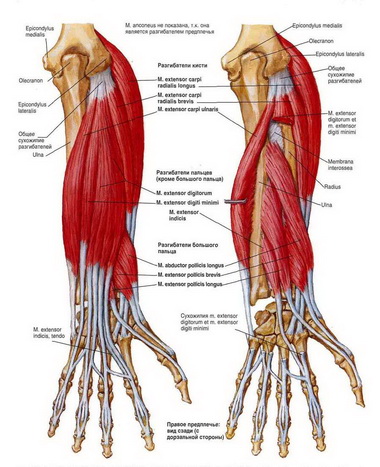
Разгибатели кисти и пальцев, выполняя функцию стабилизаторов, оказываются очень важными для силы захвата. Это очень ясно устанавливается в клинике. Когда при поражении лучевого нерва наступает паралич разгибателей запястья и пальцев, сила кисти составляет лишь 20—30% нормальной.
Сила движения является необходимым условием для хорошей функции кисти. Отсутствие достаточной мышечной силы для данного двигательного акта снижает его эффективность, а само движение изменяет свой характер.
Другой подобной физиологической синкинезией является сокращение короткого радиального разгибателя кисти при пальмарном отведении большого пальца. Эта мышца в таком случае действует как косвенный стабилизатор кисти против натяжения длинной ладонной мышцы — прямого стабилизатора проксимального места прикрепления короткой отводящей мышцы большого пальца.
Обычно сгибание пальцев сопровождается одновременным дорсальным сгибанием запястья (20—30е). Такая физиологическая синкинезия, прежде всего, является биологически целесообразной, учитывая хватательную функцию кисти.
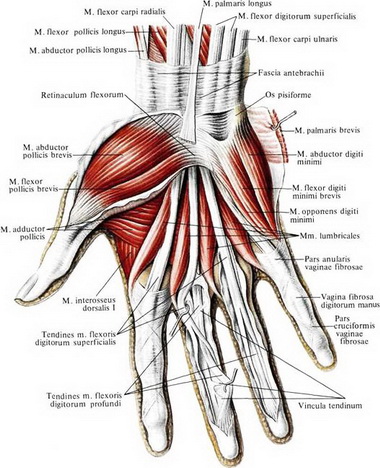
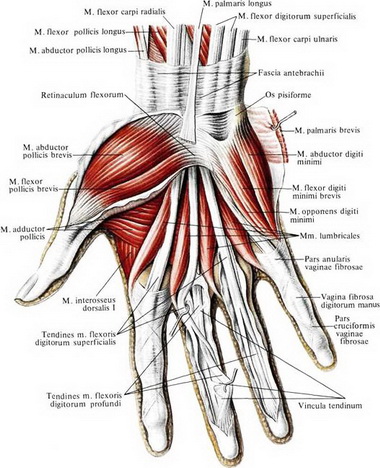
М. abductor pollicis brevis начинается с tuberositas ossis scaphoidei, os trapezum и retinaculum flexorum н прикрепляется на радиальной стороне у основания проксимальной фаланги большого пальца и к экстензорному апоневрозу. Иннервация осуществляется п. medianus (Се, С7, С8).
Эффективность разгибательного действия длинного разгибателя большого пальца в пястно-фаланговоу. суставе зависит от обеспечиваемой т. ор-ponenspollicis волярной стабилизации I пястной кости. При параличе оппонирующей мышцы при поражении срединного нерва на низком уровне, несмотря на то, что сила длинного разгибателя большого пальца сохранена, разгибание в пястно-фаланговом суставе отстает в сравнении с разгибанием на здоровой стороне — налицо динамическая флексионная деформация пястно-фалангового сустава.
Тест для выявления длинного абдуктора большого пальца проводят следующим образом: пациент опирается предплечьем в положении полусупинации н краем локтевой кости на стол, большой палец свободно опущен, слегка согнут в пястно-фаланговом и межфаланговом суставах.
Тестирование длинного сгибателя большого пальца легче всего осуществить с помощью классического метода. При этом кисть ладонью кверху кладут на стол. Испытывающий фиксирует I пястную кость и проксимальную фалангу большого пальца в нейтральном положении. Пациент сгибает дистальную фалангу, а сопротивление при этом оказывается на ее волярную поверхность в направлении экстензии.
Собственный разгибатель указательного пальца придает значительную самостоятельность разгибательным движениям этого пальца. ЭМГ-данные (Ch. Long и М. Brown, 1964) подтверждают, что изолированное разгибание этого пальца обычно осуществляется его собственным разгибателем, а общий разгибатель остается неактивным.
Они начинаются с плечевой кости и предплечья и заканчиваются на фалангах пальцев, то есть являются многосуставными мышцами — проходят через межфаланговые и пястно-фаланговые суставы, лучезапястный сустав, а часть из них — даже и через локтевой сустав.
Лучевой сгибатель кисти тестируется следующим образом: предплечье располагается в неполной супинации на столе, стабилизированное с дорсальной стороны одной рукой испытывающего. Проводится сгибание запястья с отведением в радиальную сторону, а пальцы свободно опущены.
Все мышцы, осуществляющие пронацию, расположены в предплечье. В целом они начинаются от медиального надмыщелка плечевой кости и соседних областей лучевой кости и пересекают про-супинаторную ось перед межкостной мембраной. По своей анатомической позиции и иннервации (п. medianus) они тесно связаны с флексорами кисти и пальцев.